ПАПИЛЛОМоВИРУСНАЯ ИНФЕКЦИЯ ШЕЙКИ МАТКИ У ЖЕНЩИН СТАРШЕГО ВОЗРАСТА
1. Введение
Многочисленные
исследования подтверждают, что вирус папилломы человека (ВПЧ) занимает ведущее
место в этиологии рака шейки матки. У женщин с положительным результатом
определения ДНК ВПЧ риск развития рака шейки матки в 15-50 раз выше, чем у
женщин с отрицательными результатами. У молодых женщин ВПЧ-инфекции
транзиторны. Известно, что для женщин более старшего
возраста характерно персистирующее течение инфекции.
Наличие онкогенных типов ВПЧ у женщин старше 35 лет означает, как правило,
стойкую инфекцию с высокой степенью риска. Большинство случаев ВПЧ инфекции в
этом возрасте не сопровождается клиническими проявлениями [5]. Знание
особенностей течения папилломовирусной инфекции (ПВИ)
шейки матки у женщин старшего возраста может определить патогенетические
подходы к профилактике рака шейки матки. Однако прикладные вопросы профилактики
рака данной локализации у женщин старшего возраста все еще остаются практически
открытыми.
Цель настоящего исследования - определение показаний для обследования
женщин старшего возраста (более 35 лет) на ВПЧ в зависимости от показателей
цитологических исследований и клинической картины заболевания.
2. Материал и методы исследования
Проведено комплексное обследование 150 женщин в возрасте старше 35 лет,
проживающих в г. Туле, обратившихся в женскую консультацию по поводу
генитальных инфекций и имевших факторы риска возможного инфицирования ВПЧ шейки
матки. Средний возраст - 39,5 (35-44) лет. Всем женщинам проводилось
клинико-лабораторное обследование, включающее изучение жалоб, сбор анамнеза,
гинекологический осмотр, простую и расширенную кольпоскопию.
Лабораторные исследования включали цитологическое исследование мазков, взятых
со слизистой экто- и эндоцервикса, гистологическое
исследование материалов прицельной биопсии, взятой с поверхности эктоцервикса. Выявление ДНК ВПЧ высокого онкогенного риска
(тип 16/18), сопутствующих инфекций (хламидиоза, микоплазмоза, уреаплазмоза, гарднереллеза, герпеса) определяли путем ПЦР (полимеразной цепной реакции) на базе ООО "Тульская
диагностическая лаборатория" на тест-системах ЗАО "Внедрение систем в медицину"
(Москва).
При сборе анамнеза
выясняли уровень образования, социальный статус, возраст начала половой жизни,
наличие постоянного полового партнера, условия жизни, профессиональные
вредности, курение, методы контрацепции, течение и исходы предыдущих
беременностей.
3.
Результаты исследования
Основными жалобами больных были обильные выделения из половых путей
(61,2 %), тазовые боли (50 %), диспареуния (20 %).
Согласно результатам цитологического скрининга у 70 женщин
патологические изменения на шейке матки не выявлены. У 80 обнаружена различная
патология шейки матки, в том числе: эктопия - у 20 (25 %), эндоцервицит
- у 18 (22,5 %), лейкоплакия шейки матки - у 5 (6,3 %), цервикальная интраэпителиальная неоплазия (CIN) - 1 ст - 3 (3,7 %), вульвовагинит - 34 (42,5 %).
Простая и расширенная кольпоскопия проведена
100 женщинам, из них у 80 (80 %) визуально выявлены фоновые заболевания шейки
матки в том числе эктопия у 50 (62,5 %), эндоцервикоз
у 23 (28,7 %), лейкоплакия у 7 (8,7 %), что явилось показанием для проведения
прицельной биопсии.
По данным патоморфологического исследования, признаки вирусного
поражения шейки матки выявлены у 45 (56,2 %) (I группа). Во II группу
(n=35) включены женщины без признаков вирусного
поражения.
Таблица 1
виды патологических изменений многослойного плоского
эпителия (мпэ) у женщин с
патоморфологическими
признаками
впч-инфекции
|
Виды
патологических
изменений
МПЭ шейки
матки |
Число обследованных женщин |
В
процентах ко
всем обследованным |
|
Всего |
45 |
100 |
|
Эндоцервикоз |
12 |
26,6 |
|
Эктропион |
8 |
17,7 |
|
Плоская кондилома |
5 |
11,1 |
|
Папилло- матозная кондилома |
3 |
6,6 |
|
Дисплазия I степени |
14 |
31,1 |
|
Дисплазия II степени |
3 |
6,6 |
Из данных, представленных в табл. 1, видно, что у 25 женщин (55,6 %)
выявленное вирусное поражение сочеталось с диспластическими
изменениями многослойного плоского эпителия шейки матки. В остальных 20
наблюдениях (44,4 %) вирусное поражение зарегистрировано при фоновых поражениях
шейки матки. Таким образом, женщины с фоновыми поражениями шейки матки (эндоцервикоз, эктропион,
лейкоплакия) должны быть обследованы на ВПЧ методом ПЦР.
Обследование на ДНК ВПЧ высокого онкогенного риска произведено у 20
женщин. ВПЧ 16/18 типов выявлен у 5 (25 %). У остальных вирус не обнаружен, что
может свидетельствовать о том, что, возможно, имело место инфицирование другими
типами вируса, в частности вирусом простого герпеса или цитомегаловирусом
[3]. Известно, что может быть обнаружен и любой тип ВПЧ,
поражающий эпителий шейки матки. Все они вызывают однотипные гистологические и
цитологические изменения. До тех пор, пока не обнаружены фигуры атипичных митозов, указывающие на анеуплоидность
(диагностический признак злокачественности), невозможно различить повреждения,
вызванные низкоонкогенными типами ВПЧ, от тех,
которые вызваны высокоонкогенными типами. Стадиям CIN 2, CIN 3 соответствует появление анеуплоидности,
клеточной атипии и митотической активности [2].
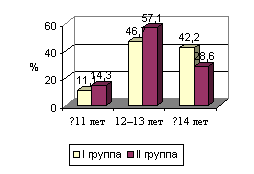
Рис.
1. Возраст менархе
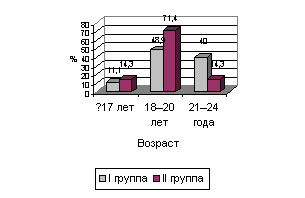
Рис.
2. Начало половой жизни
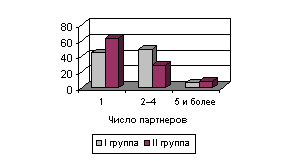
Рис.
3. Число половых партнеров
Была исследована зависимость между частотой вирусного поражения и
некоторыми показателями социального и сексуального статуса.
Анализ зависимости выявляемости ПВИ шейки
матки от репродуктивных показателей показал, что у женщин с ПВИ имеет место
позднее наступление менархе (>14 лет) - рис. 1.
Установлено более позднее начало половой жизни (рис. 2), большее число половых
партнеров (рис. 3). В первой группе было больше женщин имевших 4-5
беременностей (рис. 4). Установлено, что среди ВПЧ-инфицированных
больше женщин, не использующих контрацепцию, и меньше тех, кто применял
презерватив (рис. 5). Установлено, что некурящих было примерно одинаковое количество
в обеих группах, однако среди женщин с ПВИ больше тех, кто курит в настоящее
время =(рис. 6).
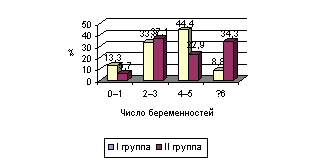
Рис.
4. Паритет
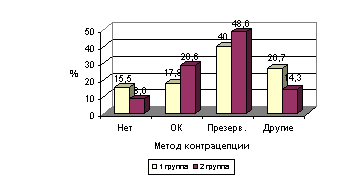
Рис.
5. Контрацепция
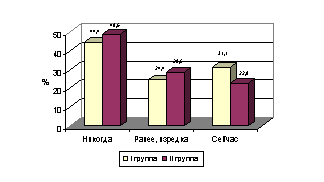
Рис.
6. Курение
4.
Обсуждение полученных результатов
В настоящей работе показано, что вирусное поражение шейки матки у
женщин старше 35 лет выявляется достаточно часто (в 56,2 % - по данным
патоморфологического исследования). Установлено, что в 55,6 % выявленное
вирусное поражение сочеталось с диспластическими
изменениями многослойного плоского эпителия шейки матки. Прогрессия вирусного
поражения в рак происходит в среднем в течение 13 лет [4]. Полученные данные
свидетельствуют о запоздалой диагностике вирусного поражения. Наиболее
оптимальным является выявление ВПЧ до появления морфологических изменений на
шейке матки. В предыдущих работах, посвященных изучению заболеваемости ПВИ,
сами исследования проводились на молодых женщинах [1, 6]. Известно, что у
молодых женщин чаще выявляют ДНК ВПЧ. Предполагается, что инфицированность ВПЧ
у молодых женщин транзиторна и связана с половыми
контактами с новыми партнерами, персистенция вируса сохраняется лишь у
небольшой части из них. Поэтому женщины старшего возраста являются более
подходящим контингентом для изучения латентной ВПЧ-инфекции,
связанной с высоким риском развития рака шейки матки. Совершенно неожиданными
оказались данные о позднем начале половой жизни среди женщин старшего возраста
с ПВИ. Среди факторов риска инфицирования ВПЧ следует выделить позднее менархе, паритет (более 4), курение в настоящее время,
большое число сексуальных партнеров. Примерно аналогичные данные получены при
изучении факторов риска ПВИ среди молодых женщин г. Тулы [1].
Таким образом, по результатам ясно, что проведение обследования на ВПЧ
следует проводить всем женщинам старше 35 лет, что является наиболее
оптимальным для вторичной профилактики рака шейки матки. Но в повседневной
практике это невозможно из-за дороговизны исследования. Поэтому обследование
следует выполнять при наличии факторов риска - таких, как курение, повышенная
сексуальная активность, раннее начало половой жизни, роды в молодом возрасте;
при выявлении кольпитов, воспалительных заболеваний
придатков матки, наличии заболеваний, передающихся половым путем. Определение
типа вируса требуется и при выявлении патологических изменений на шейке матки
по данным онкоцитологического скрининга. Выявление онкогенных типов ВПЧ в
сочетании с онкоцитологическим и кольпоскопическим
исследованием поможет более качественно и своевременно выявлять предраковую и раковую патологию шейки матки.
Литература
1. Волков В.Г., Захарова Т.В.
// ВНМТ.- 2000.- Т. VII, N 2.- С.106-109.
2. Прилепская В.Н., Кондриков
Н.И., Бебнева Т.Н. // Гинекология.- 2000.- N 3.-
С. 24-28.
3. Прозоров
А.С., Торчинов А.М., Мовчан С.И. и др.// Вестн.Росс.ас.акуш.-гин.- 1996.-N 1.-С.50-51.
4. Meijer C.J, Rozendaal R., Verheien
R.M., Walboomers J.M.// CME Journal of
Gynecologic Oncology.- 2000.- Vol. 5.- N 1.- P. 26-29.
5. Munoz N., Kato
6.Volkov V.G., Zakharova
T.V.// 4th Interenational multidisciplinary
congress Eurogin 2000.
Papillomoviral
Infection of Uterine Neck in
Elder-Aged
Women
V.G.
Volkov, E.V. Kuzina
Summary
150 women aged
35-44 have been examined. In accordance with pathomorphological
findings symptoms of a viral affection if the uterine neck were revealed in
56,2 %. In 55,6 % of examinations the viral affection was combined with dysplastic changes. It is necessary to examine women aged
over 35 on an availability of papillomovial
infection, when there are risk-factors, uterine neck pathology, pathomorphological changes in the uterine neck in
accordance with an oncocytological screening.
Key words: papillomovial
infection, oncocytological screening.
|
|
Волков Валерий Георгиевич окончил в 1981 году 2 Московский мединститут. Кандидат
медицинских наук, доцент. В настоящее время - зав. кафедрой акушерства и
гинекологии медфакультета ТулГУ.
Автор более 60 научных работ. Основные направления научной деятельности: невынашивание беременности, эндометриоз,
папилломовирусная инфекция шейки матки.
|
|
Кузина Елена Викторовна окончила Ярославский мединститут в 1988 г., с 1988 по
1989 г. работала акушером-гинекологом в Костромской области. В 1990-1992 гг. - районным
акушером-гинекологом Заокского р-на, Тульской области. С 1992 г по настоящее
время - акушер-гинеколог Отделенческой больницы ст. Тула-1.