ФАКТОРЫ РИСКА НАРУШЕНИЙ НЕРВНО-ПСИХИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ
В. А. Жеребцова, И. Ю. Корнилова, А. Ф.
Индюхин,
Н. И. Маслова*
1. Введение
Уделяя
основное внимание вопросам нейрореабилитации детей с
нарушениями развития, НПЦ клинической нейрофизиологии, тем не менее, не может
оставить без внимания отмечаемый статистикой рост заболеваний нервной системы и
органов чувств у детей и подростков, а
также причины, вызывающие указанные нарушения. Различают биологические
(наследственные и перинатальные) и обусловленные влиянием окружающей среды
социальные факторы риска [1]. Действие определенных веществ (алкоголь,
наркотики, никотин, ряд лекарственных препаратов), а также радиации на
центральную нервную систему в эмбриональном периоде приводит к формированию стойких изменений, сохраняющихся и после
рождения [2]. Ряд авторов [3, 4, 5] указывает на неодинаковую весомость
влияния наследственных и средовых факторов в различные периоды жизни.
Целью нашей
работы являлось выявление основных факторов риска в возникновении минимальной
мозговой дисфункции (ММД), частичной атрофии зрительного нерва (ЧАЗН), нейросенсорной
патологии слуха (НСПС), оценка степени влияния факторов друг на друга и расчет
факторного профиля трех характерных
нозологических типов.
2. Материалы и
методы исследования
Для выполнения исследования разработана анкета
для родителей, дети которых проходили
обследование и лечение в нашем Центре с ЧАЗН, НСПС, ММД.
Условно все факторы были
распределены на две категории: факторы влияния (внешние:
наследственный,
экологический, психологический и
социальный) и факторы
чувствительности (патология беременности, патология родов, степень
отклонений новорожденного и аномалии
развития на первом году жизни). Функцией
вышеперечисленного ряда факторов были приняты два показателя: уровень развития ребенка и состояние его здоровья
на момент проведения исследования
(в возрасте 5-6 лет).
Взвешивание
исследуемых факторов производилось на
основе информации,
полученной из анкетного
опроса родителей детей внутри
каждой из трех выбранных групп.
В структуре
биологического фактора оценивались следующие признаки: наличие отягощенной
наследственности среди ближайших родственников, состояние здоровья родителей,
особенности течения беременности, родов, психомоторное развитие ребенка, его
заболеваемость на 1 году жизни. В структуру социального фактора вошли следующие
признаки: психологический климат в семье, взаимоотношения между родственниками,
образование и возраст родителей, занятость, уровень благосостояния, жилищные
условия, вредные привычки, вредные условия труда, место проживания с точки
зрения экологического благополучия.
Для обработки
полученных результатов наиболее результативным оказался подход, заключающийся в
группировании признаков, характеризующих один и тот же фактор, в нахождении
количественных выражений степени негативности
выделенных факторов и статистическом анализе полученных величин на
предмет наличия между ними корреляционных связей. Определялись вероятности
связи (отражает частоту, с которой анкетируемые, заявляющие о наличии фактора А,
указывали также и на фактор В), и меры связи (показывает тесноту
зависимости между количественными выражениями признаков А и В).
Нормированные
числовые эквиваленты негативности факторов подвергались статистическому анализу
на предмет наличия между ними
корреляционных связей, мерой
достоверности которых служила величина
корреляционного отношения
(Рсвязи = 0...1).
Очевидным
преимуществом данного подхода является сочетание возможностей изолированного,
дискретного изучения структуры факторов с созданием связанного, синтетического
представления о предпосылках для развития того или иного нозологического типа.
Для каждого из трех типов были получены принципиально различные механизмы межфакторных отношений. Различие точек приложения
достоверных связей может служить основанием для более конструктивного анализа
отдельных факторов и составляющих их признаков, тогда как их бессвязное
рассмотрение вообще не является информативным при отсутствии контрольной
выборки в среде нормальных детей.
3.
Результаты
Наличие
отягощенной наследственности в группе с ММД выявлено в 57 %, в основном это -
хронические заболевания желудочно-кишечного тракта (35 %), сердечно-сосудистой
системы (37 %), в группе с ЧАЗН в 50 % случаев отмечались заболевания
сердечно-сосудистой системы, в группе с НСПС у 18 % пациентов определялось
нарушение слуха.
Общий процент
той или иной патологии во время беременности составил в группе детей с ММД -
64,2%, в группе детей с ЧАЗН - 90%, в группе детей с НСПС - 100%. В группе с
ММД и НСПС эти отклонения чаще встречались в 1 половине беременности (в 35,7 %
и 72,7 % случаев соответственно), а в группе с ЧАЗН - во 2 половине
беременности в 72, 7 %. Аномалия родовой деятельности в группе с ММД
встречалась в 64 %, в группе с ЧАЗН - в 70 % и в группе с НСПС - в 81,8 % случаев.
Анализ
заболеваемости на 1 году жизни выявил, что для детей характерна неврологическая
патология, проявляющаяся в виде синдрома
повышенной нервно-рефлекторной возбудимости уже на 1 месяце жизни,
отклонения в психомоторном развитии. В
группе детей с ЧАЗН и НСПС в анамнезе были тяжелые инфекционные заболевания,
родовые травмы, неврологическая патология в виде гипертензионно
- гидроцефального, судорожного синдромов. Для детей с
ЧАЗН зарегистрировано отклонение в моторном развитии в 20 %, в группе с НСПС в
речевом развитии в 100 % случаев.
Анализ влияния факторов
внешней среды показал, что 20 % респондентов проживают (по их мнению) в
экологически неблагоприятных районах. В группе детей с ММД указано на сложные
психологические взаимоотношения в семье, обострившиеся с рождением ребенка
(21,4 %), ранний возраст матери (до 16 лет) зарегистрирован в 30 % случаев,
уровень благосостояния оценивался как средний (57 %) и ниже среднего (36 %), в 21 % случаев оба родителя имели
алкогольную зависимость, образование родителей в основном среднее (36 %) и
среднее специальное (40 %), в 30 % случаев семьи были неполные и дети
воспитывались матерью.
Для детей с
ЧАЗН структура социального фактора представлена
следующим образом: образование родителей среднее и среднее специальное - в 75 %
случаев, наличие неполной семьи - в 10 %, жилищные условия в 90 % оценивались
как удовлетворительные, уровень благосостояния - как средний в 70 %.
В группе
детей с НСПС образование родителей в 60 % случаев среднее, в 45 % - семьи
неполные, уровень благосостояния, как правило, средний (72 %), жилищные условия
- удовлетворительные в 90 %.
Рис. 1-3 содержат
графическое выражение полученных факторных связей, построенных
отдельно для каждого
из 3-х видов патологии.
Диаграммы представляют
собой матрицу сопряжения факторов, наименования которых приведены
слева для строк и снизу для
столбцов. Заполнение штриховкой ячейки
на пересечении строки и столбца отражает меру
связи номинантов в размерности Рсвязи
= 0,9...1. Пустые клетки
свидетельствуют об отсутствии достоверной
связи (Рсвязи
< 0,9) между образующими
ее факторами.
Различия полученных
диаграмм позволяют предполагать
наличие в каждой из
трех групп своего
специфического принципа межфакторных взаимоотношений, определяемых неодинаковыми весами факторов, отсутствием сходства
их качественной структуры
и, как следствие,
неравномерностью воздействия каждого
из них на
различных этапах онтогенеза.
Для группы с ММД (рис.
1) в ряду факторов внешнего влияния наиболее высокочастотными оказались
признаки, относящиеся к наследственному и социальному блокам - балльные
выражения негативности их
воздействия, одновременно являющиеся
самыми высокими по всем трем группам, оцениваются, как 20,65 и
33,69 соответственно.
В структуре наследственного фактора
для этого типа патологии наиболее характерны
следующие признаки. Злоупотребление вредными веществами (алкоголь,
никотин) родителей ребенка
до и в процессе беременности - в
57,1 % случаев для отцов и в 28,5 %
случаев для матерей (против 30,0 % для
отцов и 0,0 % для матерей - в группе с ЧАЗН, и 45,4 % для отцов и 9,1 % для матерей - в группе с НСПС). Из опрошенных
57,1 % ссылаются на те или иные неблагоприятные факторы в
анамнезе ближайших родственников; предыдущие
беременности 28,5 % матерей
оканчивались выкидышами; в 14,2
% семей имелись
случаи появления на
свет мертворожденных, аномальных или умственно отсталых детей.
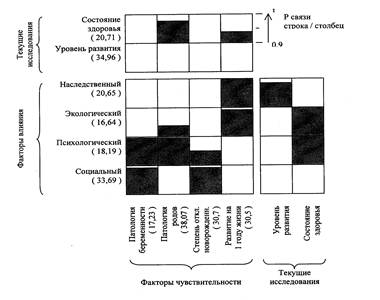
Рис. 1. Факторный паттерн,
составленный по результатам
анкетирования родителей
детей с ММД.
Примечание: в скобках
указаны нормированные веса факторов
(максимальный вес
соответствует 100 единицам).
В структуре социального
фактора выделяются следующие
признаки. Алкогольная зависимость одного или обоих родителей ребенка в
течение всего предшествующего периода вплоть до настоящего момента
отмечалась в каждом пятом случае (21,4 %). Крайне неблагоприятные жилищные
и материальные условия имеют 35,7 %
и 57,1 % семей соответственно,
14,2 % опрошенных не являются родителями ребенка.
Примечательно, что доминирующие
в абсолютном весовом выражении
наследственный и социальный факторы не являются одновременно наиболее вероятными для отражения биологического
ряда, имея с ним меньшее число точек сопряжения, чем
психологический и экологический
компоненты.
Вышеназванные признаки
негативной наследственности формально не имеют вероятного влияния (возможно,
отсроченное действие?) в пренатальный (Рсвязи = 0,293), интранатальный
(Рсвязи = 0,119) и
постнатальный (Рсвязи =
0,888) периоды, но
достоверно коррелируют (Рсвязи
= 0,991) с отклонениями развития уже на первом году жизни (составляющие
признаки: отсутствие у матери молока - в 78,5 % случаев, задержка моторного развития - в 42,8 % и речевого
развития - в 78,5 % случаев) и с последующей задержкой развития, зафиксированной на момент проведения исследования по
данным нейропсихологического
тестирования (Рсвязи = 0,963).
Напротив, в соответствии
с построенной диаграммой,
характер развития организма ребенка
в период, предшествующий
рождению, можно рассматривать как функцию сочетания двух аргументов -
психологического и социального. Внеплановость
беременности (50 % случаев), стрессовые ситуации матери в
перинатальный период (14,2 %
случаев) и другие признаки, составляющие
психологический фактор и
не выражающиеся значительной весовой
величиной, имеют, тем
не менее, достоверные корреляции как
с негативными особенностями течения беременности (Рсвязи = 0,982: токсикозы 1 половины
беременности - в 35,7 % случаев, угроза прерывания - в 14,2 % случаев, вирусные
заболевания 2 половины - в
28,5 % случаев, преждевременные
роды в 35,6 %), так и с патологией
родовой деятельности в 64,2 %
случаев (Рсвязи
= 0,972) и общим состоянием ребенка на момент рождения (Рсвязи
= 0,958: гипотрофия
2 степени - в 21,4 %
случаев, недоношенность 1-3 степени - в 35,6 % случаев).
Факторный профиль группы
детей с ЧАЗН
(рис. 2) имеет иной характер.
Наследственный и социальный
компоненты группы факторов внешнего воздействия
выражены наименьшими по
3-м нозологическим категориям
балльными оценками (17,34
и 25,13).
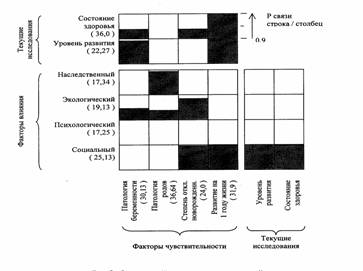
Рис. 2. Факторный паттерн,
составленный по результатам анкетирования родителей детей с ЧАЗН
Напротив,
присутствие признаков, свидетельствующих о
наличии экологически неблагоприятных воздействий окружающей среды
на организм ребенка в
эмбриональный период среди
анкетируемых было достаточно стабильным (40 % опрошенных).
Патология беременности матерей детей
с ЧАЗН (токсикозы 1 и 2 половины беременности в - 70 % случаев, угрозы прерывания - в 50 % случаев,
анемия - в 20 % случаев, преждевременные роды - в 40 % случаев) статистически достоверно связана исключительно с экологическим фактором (Рсвязи=0,953). Кроме
этой, существуют достоверные корреляции неблагоприятных средовых
воздействий в совокупности
с наследственным компонентом с патологией родовой деятельности
(в 70 % случаев, Рсвязи=0,938).
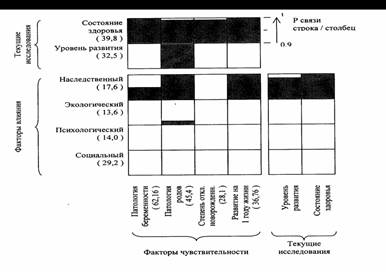
Рис. 3. Факторный паттерн, составленный по результатам
анкетирования родителей
детей с НСПС
Суммарное влияние средовых
воздействий и социального
фактора (тяжелые материальные или жилищные условия указывались в 40
% случаев, отсутствие одного
из родителей - в 60 % и
обоих - в 10 % случаев, неудовлетворительный эмоциональный климат
семьи - в 30 % случаев) статистически вероятно
определяет все узловые
периоды развития организма ребенка
от рождения до текущего момента: достоверна его связь (Рсвязи
= 0,986) с мерой отклонений новорожденного от нормы (отказ
от грудного вскармливания -
в 80 %
случаев, гипотрофия 2 степени - в 10 % случаев, недоношенность 1-3 степени - в 40 % случаев),
с отклонениями развития на
1 году жизни (Рсвязи
= 0,982: заболевания той или иной тяжести - в 60 % случаев, задержка моторного развития - в 40 %
и речевого - в 20 %
случаев). В ряду
факторов внешнего воздействия
социальный компонент - единственный, достоверно связанный с
показателями текущего состояния
ребенка - его здоровьем
(Рсвязи = 0,969) и
развития (Рсвязи
= 0,993).
Психологический
фактор этой группы
(17,25 балла) не составляет вероятных связей с
компонентами биологического ряда
и выходными характеристиками
текущего состояния.
Факторный профиль, построенный
на основе анализа выборки с НСПС (рис. 3),
характеризуется достаточной изолированностью биологического ряда от
негативного воздействия всех
внешних аргументов, за исключением наследственного.
Структура
наследственного фактора этой
группы определяется следующими
признаками: неблагоприятные факторы по
месту работы отца или
матери до беременности - 36,3 %, матери в пренатальный
период - 45,4 % опрошенных; 27,2 % детей
имеют родителей (и отца и мать) с НСПС или глухотой, а 18,2
% имеют глухих брата или сестру. Достоверность связи наследственного фактора
со всеми
биологическими показателями на ключевых этапах
развития ребенка превышают
величину Рсвязи=0,9.
Среди опрошенных этой
группы все 100 %
матерей указывали на наличие
той или иной
перинатальной патологии (вес
этого фактора определяется 62,16 баллами против 17,23
в выборке ММД
и 30,13 в выборке с ЧАЗН). На токсикозы 1 половины
беременности, критической в отношении
формирования слухового анализатора, указывали 72,7 % матерей, различные вирусные заболевания 1 половины беременности
назывались в 36,3 % случаев (против 7,15
% у ММД и 0,0 % с ЧАЗН
), причем в 45,5
% имело
место употребление ототоксичных антибиотиков.
На те
или иные аномалии
родовой деятельности указывали
81,8 % опрошенных (из этого числа
скоротечные роды имели место в 46,9 % случаев, из них 32,4
% сопровождались натальной церебральной
травмой ребенка). Из детей с НСПС
72,7 % родились с отклонениями от
нормы: недоношенных - 54,5 %,
индекс Тура ниже 50 был
зафиксирован у 18,2 % новорожденных.
Все дети с НСПС
перенесли вирусные заболевания на 6-12
месяце жизни, в 100 % случаев
имела место задержка
их речевого развития. Состояние
здоровья этой группы
детей, по информации
их родителей, определяется 39,8
баллами (против 20,7 у ММД и 36,0 у ЧАЗН).
Выводы
Проведенное исследование
позволяет утверждать, что развитие минимальной мозговой дисфункции, частичной
атрофии зрительного нерва и нейросенсорной патологии
слуха является биологическим коррелятом факторов внешнего воздействия: экологического, наследственного,
психологического и социального. Паттерн влияния внешних факторов специфичен для
каждой из рассмотренных патологий, изменяется в процессе онтогенеза ребенка и
существенно нелинеен относительно величины внешнего
воздействия.
Литература
1. Халецкая О.В., Трошин В.М. Минимальные мозговые дисфункции мозга в
детском возрасте: Методическое пособие.-
Н. Новгород, 1995.
2. Рыжавский Б.Я. Развитие головного мозга в ранние периоды
онтогенеза // Соросовский образовательный журнал.-
2000.- Т. 6, N 1.
3. Иванов
В.И. // Генетика.- 1987.- N 3.- С. 528-539.
4. Никитюк
Б.А. // Итоги науки и техники: Сер. Антропология.- 1989.- Т. 3.- С. 5-76.
5. Шварц В.Б., Силла
Р.В., Салиева К.И. // Физиология человека.- 1979.- Т. 5, N 4.- С. 682-686.
Risk-Factors of
Disorders in Neuropsychical
Development of
Children
V.
A. Zherebtsova,
N. I. Maslova.
Summary
In the article the authors analyse
an effect of main risk-factors on development of a partial optic-nerve atrphy, neurosensory acoustic
pathology, minimal encephalodysfunction. To process
the findings, the authors used the approach of grouping of the features
characterizing the same factor and revealing of a quantitative expression of a
degree of the factors' negativiry.
Key words: risk-factors, optic-nerve atrphy, neurosensory acoustic
Корнилова Ирина Юрьевна -
заместитель директора МУЗ НПЦ КНН по медицине. Окончила 2 МОЛГМИ по специальности педиатрия.
|
|
Маслова Надежда Игоревна -
инженер-программист отдела компьютерных систем диагнос-тики
МУЗ НПЦ КНН. Окончила ТулГУ по специальности инженер-электромеханик.
![]() Жеребцова В.А., Индюхин А.Ф.
- см. "ВНМТ" 2001, N 3
Жеребцова В.А., Индюхин А.Ф.
- см. "ВНМТ" 2001, N 3